Инфекционные заболевания:
Из истории эпидемий:
 Искусственные эпидемииТринадцать стран мира предположительно обладают биологическим оружием, но лишь у трех государств - России, Ирака (хотя доказател... |
 Малярия так же стара, как человечествоГенетическое исследование показало, что паразитические простейшие вида Plasmodiumfalciparum, вызывающие малярию, сопровождали ан... |
 Грипп до «испанки»По мнению А.А. Садова (1927), первые указания в исторических источниках на эпидемии, сходные с эпидемиями гриппа, относятся не р... |
 СПИД. Первые исследованияСПИД Священники нарекли его предвестником Апокалипсиса, врачи же называли «иммунодефицитом гомосексуалистов». С его возникнов... |
Эпидемии и эпидемиология:
Диагностика заболеваний:
 Диагностика инфекционных заболеванийПри любой болезни очень важна ранняя диагностика, так как своевременное лечение всегда дает лучшие результаты. При инфекционных ... |
 Диагностика грибковых инфекцийДиагноз грибковых инфекций основан на выделении возбудителя в посевах крови или биоптатов тканей. Грибковые инфекции часто возни... |
 Диагностика бактериальных инфекцийА. Микоплазменная инфекция. Ранее считалось, что микоплазмы занимают промежуточное положение между бактериями и вирусами: от вир... |
 Мифы о диагностике: правда и домыслыМиф первый. Существует универсальное исследование, позволяющее выявить любую патологию. Каждое исследование проводится с конк... |
Санитарно-эпидемиологические службы:
| Designed by: |
 |
Joomla Templates |
| Болезнь Вейля — Васильева |
| Эпидемии и эпидемиология - Эпидемиология инфекционных болезней |
|
Болезнь Вейля-Васильева, вызываемая особым видом лептоспир (Leptospira ictero-haemorrhagiae), — острое инфекционное заболевание, сопровождающееся лихорадочной реакцией, поражением паренхимы печени с развитием желтухи, многочисленными геморрагиями в коже, на конъюнктивах и на слизистых оболочках, а также симптомами диффузного геморрагического нефрита. Краткий исторический очерк. А. Вейль описал в Германии в 1886 г. 4 случая болезни, сопровождающейся желтухой, увеличением селезенки и нефритом, ошибочно приняв это заболевание за атипичную форму брюшного тифа. Самостоятельность болезни, исходя из клинико-анатомических параллелей, установил в 1888 г. Н. П. Васильев — ученик и сотрудник выдающегося русского клинициста С. П. Боткина. Благодаря Н. П. Васильеву болезнь получила достаточно полное описание по всем основным клиническим проявлениям. В 1914 г. японские ученые Инада и Идо с сотрудниками открыли возбудителя болезни — иктеро-геморрагическую лептоспиру (Leptospira icterohaemorrhagiae). Позднее накапливались новые данные о клинике, эпидемиологии, пато-гистологии болезни, изучался возбудитель и разрабатывались вопросы экспериментальной лептоспирозной инфекции. В разработку проблем ик-теро-геморрагического лептоспироза существенный вклад сделан советскими исследователями (В. И. Терских, К - Н. Токаревич, А. А. Варфоломеева, И. И. Николаев, В. С. Киктенко и др.). Этиология. Возбудителем болезни Вейля — Васильева является иктеро-геморрагическая лептоспира. Длина ее около 10—16 ц, толщина 0,25 \х. Тело лептоспиры состоит из нескольких завитков, концы ее крючкообразно изогнуты. Лептоспира обладает активными поступательными движениями и делает боковые изгибы; загнутые концы лептоспиры совершают энергичные вращательные движения. Размножаются лептоспиры посредством прямого деления. Культивирование лептоспир возможно на искусственных питательных средах (оптимум роста при рН 7,2 и температуре 28—29°). Чаще всего пользуются средой, состоящей из водопроводной воды (700 мл), дефибринированной крови кролика (2 мл) и агара (0,2 г). Среду разливают в стерильные пробирки и стерилизуют в автоклаве. Лептоспиры размножаются медленно, в течение ряда дней; после 5—6 дней инкубирования в термостате рекомендуется производить пересев в другие пробирки с той же средой. В чистой культуре или в биологических субстратах лептоспиры могут быть обнаружены под микроскопом на специально окрашенных препаратах, для чего предварительно препараты фиксируют в смеси спирта и эфира (1 : 1), затем красят разведенной краской Романовского — Гимзы (1 мл краски на 50 мл дистиллированной воды) в течение 6—8 часов. Эпидемиология. Резервуаром инфекции в природе являются различные грызуны, в частности крысы. В организме носителей инфекции лептоспиры содержатся главным образом в просвете извитых канальцев почек и выделяются с мочой животных во внешнюю среду. При этом может инфицироваться почва, пищевые продукты и вода (в закрытых водоемах — озерах, прудах). Заражение чаще всего происходит через инфицированную воду и пищевые продукты, кроме того, при проникновении лептоспир через поврежденную кожу, а также при купании, поскольку вода часто инфицируется мочой крыс. Лучшей сохраняемостью лептоспир в теплое время года, увеличением численности крыс в конце лета и вначале осени, купанием и проведением сельскохозяйственных работ в этот период объясняется сезонность заболевания иктерогеморрагическим лептоспирозом (август — сентябрь). Нельзя забывать, однако, что случаи болезни Вейля — Васильева могут наблюдаться в течение всего года, особенно у лиц, занятых на земляных работах. Иктеро-геморрагический лептоспироз встречается в странах с тропическим и субтропическим климатом (в том числе Япония, Индонезия, Индия); в Европе болезнь встречается преимущественно в Голландии и Бельгии, чему способствует наличие в этих странах обширной сети каналов (водный способ заражения). В настоящее время на территории СССР болезнь Вейля — Васильева встречается лишь в виде единичных случаев. Патогенез и патологическая анатомия. Внедрение лепто-спир в организм человека происходит в основном через поврежденную кожу, через слизистые оболочки ротовой полости и пищеварительного тракта. После генерализации инфекции, наступающей в инкубационном периоде болезни, лептоспиры поселяются в различных органах и тканях человека, главным образом в почках, печени, селезенке, в лимфатических, узлах и костном мозге; с 7—8-го дня болезни лептоспиры начинают выделяться с мочой. При гистологическом исследовании тканей и органов людей, погибших от болезни Вейля — Васильева, находят выраженные изменения в печени и почках, результатом которых является желтуха и геморрагический нефрит с наличием симптомов нефроза. Вследствие поражения печени, наличия желтухи и нарушений целости эндотелия капилляров (диапедезное кровотечение) появляются многочисленные геморрагии на коже и слизистых оболочках. Кожа и слизистые оболочки резко желтушны; в коже, слизистых, серозных оболочках, в надпочечниках имеются точечные кровоизлияния. В ткани печени на ее разрезе также многочисленные точечные кровоизлияния; печень желтого цвета, плотноватой консистенции; при гистологическом исследовании обнаруживают паренхиматозное и жировое перерождение печеночных клеток. В селезенке видны множественные очаговые кровоизлияния. В почках при микроскопическом исследовании наблюдается картина геморрагического нефрита с одновременным поражением мочевых канальцев. Многочисленные кровоизлияния имеются на твердых мозговых оболочках. Перенесенное заболевание оставляет прочный иммунитет. Клиническая картина. Продолжительность инкубационного периода болезни Вейля — Васильева составляет 4—13 дней (в среднем 6—8 дней). Болезнь начинается остро: ознобом и резким повышением температуры, достигающей в течение первых суток 39,5—41°. Одной из главных субъективных жалоб является жалоба на головные боли и особенно резкие боли в икроножных мышцах. Лицо больного гиперемировано, в ряде случаев можно отметить конъюнктивит; ощупывание икроножных мышц резко болезненно. Уже в первые 2 дня болезни язык становится сухим, покрывается желтовато-коричневым налетом; живот обычно вздут; печень увеличивается, становится плотноватой и болезненной. Увеличение селезенки отмечается с 3—4-го дня болезни; тогда же появляется и желтушное окрашивание слизистой оболочки твердого неба, склер (26, см. цветную вклейку) и всех кожных покровов. С периодом развития желтухи совпадает снижение температуры, которая достигает нормы к 8—9-му дню болезни после ступенеобразного спадения. Частота пульса обычно отстает от уровня температуры (относительная брадикардия). Количество мочи, выделяемой больным, уменьшено; в ней обнаруживают эритроциты, белок (до 3%), гиалиновые и зернистые цилиндры. Картина крови характеризуется умеренным лейкоцитозом (9000—10 000 лейкоцитов в 1 мм3). Реакция на билирубин в крови прямая, быстрая и резкая. Период выздоровления начинается с 10—11-го дня болезни; боли в икроножных мышцах прекращаются, желтуха становится менее выраженной, моча нормализуется. Общая продолжительность болезни около 3 недель. У некоторых больных возможны рецидивы заболевания; в этих случаях через 5—7 дней после окончания первого приступа вновь повышается температура и наступает второй лихорадочный приступ, длящийся 4—5 дней. Клиническая картина болезни Вейля — Васильева во время рецидива вполне характерна, но наблюдается значительный лейкоцитоз крови и более резко выражена анемизация больного. По окончании второго лихорадочного периода наступает медленное выздоровление с очень постепенным восстановлением сил. Осложнения. Наиболее типичные признаки геморрагического диатеза — тяжелые гематурии, кровавая рвота, кровотечения из слизистых оболочек, а также отиты, паротиты, мышечная атрофия; в отдельных случаях развивается тяжелый миокардит; болезнь осложняется также лептоспирозным менингитом. Профилактика. Основным мероприятием для предупреждения болезни Вейля — Васильева является уничтожение крыс механическими, физическими и химическими методами, а также тщательная защита воды в колодцах и закрытых водоемах от возможного попадания в них мочи крыс, являющихся носителями патогенных лептоспир. Употребление только кипяченой воды надежно предохраняет от возможности водного заражения лептоспирозом. На реках и озерах необходимо отводить места для купания на более высоком берегу, где доступ крысам к воде затруднен. Если имеется угроза заражения данного коллектива или жителей определенного населенного пункта геморрагическим лептоспирозом, то среди них с целью предупреждения случаев этого заболевания должна проводиться санитарно-просве-тительная работа, знакомящая с основными путями передачи инфекции. Вспомогательное значение имеет вакцинация. В местностях, где встречаются случаи болезни Вейля — Васильева, необходимо проводить мелиоративные работы — осушку и дренирование заболоченных участков. Лица, занятые сельскохозяйственными работами, в шахтах, рудниках, на земляных работах, должны носить производственную одежду и обувь, препятствующую проникновению лептоспир через повреждения кожи. Трипаносомозы. Африканский трипаносомоз (сонная болезнь) Африканский трипаносомоз или сонная болезнь – это протозойная инфекция вызываемая жгутиковыми паразитами крови Trypanosoma brucei. Переносчиками служат кровосущие мухи цеце, относящиеся к роду Glossina. Клинически заболевание характеризуется острой лихорадочной лимфаденопатией, за которой через различные промежутки времени развивается хронический менингоэнцефаломиелит, приводящий к гибели больного. Встречаются две основные эпидемиологические формы болезни — гамбийская, или центрально - и западноафриканская, сонная болезнь и родезийская, или восточно-африканская , сонная болезнь. Этиология Трипаносомы — это полиморфные жгутиковые простейшие, которые претерпевают стадийные изменения при смене хозяев—позвоночного и беспозвоночного. Трипаносомы вида Т. brucei, циркулирующие в крови инфицированных животных, заглатываются мухой цеце при кровососании, размножаются в ее желудке, мигрируют в слюнные железы и приобретают форму эпимастиготы. В слюнных железах спустя несколько недель они превращаются в контагиозные (метациклические) формы трипомастигот и инокулируются в организм другого млекопитающего хозяина при очередном кровососании мухи цеце. В организме млекопитающего веретенообразные трипомастиготы характеризуются наличием ундулирующей мембраны, расположенной по всей длине ее тела и заканчивающейся в передней части жгутика. Размножение происходит внеклеточно путем продольного деления. Первые генерации трипаносом—длинные (20—30 мкм), тонкие, слегка изогнутые особи. У поздних генераций жгутик становится рудиментарным, тело паразита — коротким, теряется внешняя изящность. Представители обеих форм окружены толстым слоем гликопротеидного антигена. Морфологические характеристики многих разновидностей трипаносом настолько близки, что их можно дифференцировать только по биологическим свойствам, типам изоферментов и структуре митохондрий. Ранее полагали, что гамбийская и родезийская формы сонной болезни вызываются двумя разными видами трипаносом, Т. gambiense и Т. rhodesiense соответственно. Однако теперь считают, что они все наряду с трипаносомой животных, вызывающей нагану у крупного рогатого скота, являются вариантами одного вида. Эти отдельные варианты имеют следующие наименования: Т. brucei gambiense, Т. brucei rhodesiense и Т. brucei brucei. Эпидемиология Сонная болезнь встречается только в Африке. В эндемичных районах проживает около 50 млн человек, при этом ежегодно возникает 10— 20 тыс. новых случаев болезни. За несколько последних десятилетий отмечено несколько крупных вспышек болезни в Камеруне, Центральноафриканской Республике, Кот-дИвуаре, Судане, Уганде и Заире. Гамбийский трипаносомоз встречается в тропических районах Западной и Центральной Африке на территориях между пустынями Сахара на севере и Калахари на юге и к востоку до долины Рифт. Возбудители ее передаются речными видами мух цеце, G. palpalis, G. fuscipes и G. tachinoides, которые обитают в затененных местах у водоемов. Даже в самых опасных эндемических очагах поражено не более 5% мух цеце. Хотя имеются данные о том, что Т. brucei gambiense обнаруживаются у свиней и других домашних животных, человек, как полагают, служит главным резервуаром возбудителя. Описано немного случаев бессимптомного носительства инфекции, и возможно, что такие носители играют роль в выживании паразитов в периоды между эпидемиями. Родезийский трипаносомоз встречается в тропических районах Восточной Африки от Эфиопии на севере до Ботсваны на юге . Эта инфекция является зоонозом, передающимся человеку от мелких лесных антилоп при укусе G. morsitanse и близких к ней саванных видов мух цеце. Эта форма трипаносомоза обычно наблюдается у лиц, занимающихся охотой или рыболовством. Резервуаром возбудителя может служить также домашний крупный и мелкий рогатый скот, возможна также передача возбудителя от человека мухе цеце и снова человеку. В некоторых ситуациях возможна механическая передача трипаносом кровососущими членистоногими или при переливании крови. Патологические изменения и патогенез Муха цеце инокулирует трипаносом в подкожное пространство при кровососании. Некоторые паразиты проникают непосредственно в кровоток, однако большая часть их остается в месте инокуляции, где они размножаются и вызывают образование местного шанкра. После появления шанкра трипаносомы распространяются по межтканевым пространствам и лимфатическим сосудам и попадают в конечном счете в кровеносные сосуды, где продолжают размножаться. Паразитемия невысокая, в виде волн; каждая волна исчезает при нарастании продукции антител к поверхностному гликопротеидному антигену паразита и появляется вновь через 3 — 8 дней по мере образования нового антигенного варианта. Один штамм трипаносом может образовать сотни антигенных вариантов, каждый из которых закодирован определенным геном и подвергается отбору под воздействием антительного ответа хозяина. На поздних стадиях болезни волны паразитемии, сопровождаемые лихорадкой и мононуклеарным лейкоцитозом, становятся все более редкими и нерегулярными. В период стадии диссеминации трипаносомы локализуются в мелких кровеносных сосудах сердца и центральной нервной системы. В центральной нервной системе они вызывают сначала диффуаный лептоменингит и позднее периваскулярный церебрит. При отсутствии лечения это паренхиматозное воспаление приводит к развитию демиелинизирующего панэнцефалита. При экспериментальной инфекции, вызванной Т. brucei, были обнаружены амастиготные (лейшманиальные) формы, что свидетельствует о том, что в жизненном цикле трипаносом имеются фазы внутриклеточного тканевого развития. Этот феномен, возможно, играет роль при скрытом течении инфекции. Механизм, посредством которого трипаносомы вызывают поражение тканей, не изучен. Паразитемия стимулирует продукцию больших количеств иммуноглобулинов IgM, возможно, в ответ на быстрое образование антигенных вариантов трипаносом. Небольшую часть этих иммуноглобулинов составляют специфические протективные антитела; остальные представлены неспецифическими гетерофильными антителами и ревматоидным фактором. Высокий уровень иммуноглобулинов хорошо коррелирует с наличием циркулирующих иммунных комплексов, которые могут в свою очередь активизировать калликреиновую систему и вызывать характерные для этого заболевания васкулиты. Клинические проявления Как гамбийская , так и родезийская формы трипаносомоза характеризуются наличием входного поражения или шанкра, лихорадки в периоды диссеминации паразитов, а также стадией поражения центральной нервной системы. Между этими формами болезни имеются некоторые различия в симптоматике, тяжести и длительности течения; родезийский трипаносомоз по сравнению с гамбийским протекает более остро и тяжело и обычно заканчивается смертью больного на протяжении 1-го года болезни. Трипаносомозный шанкр появляется в виде эритематозного, болезненного узла в месте инокуляции трипаносом через 2 — 7 дней после укуса инфицированной мухи цеце. Он может возникнуть на любом участке тела, чаще всего на голове или конечностях, и сопровождается развитием регионарной лимфаденопатии. Шанкр может изъязвляться, однако в конечном счете он спонтанно заживает. Чаще шан кр встр ечается при родезийском трипаносомозе, возможно, вследствие более острого его течения. Через 1 — 2 нед после заражения в результате диссеминации паразитов становятся заметными системные клинические проявления болезни, однако при гамбийском трипаносомозе они могут появиться спустя несколько лет с момента заражения. В типичных случаях у больного отмечаются высокая ремиттирующая лихорадка, сильная головная боль, бессонница, нарушение способности к концентрации внимания. Развивающаяся тахикардия не соответствует уровню подъема температуры тела. У представителей европеоидной расы может появиться кольцевидная эритема, напоминающая маргинальную эритему. Появляются транзиторные плотные участки болезненных подкожных отеков, локализующихся на конечностях и в периорбитальной области. Характерны дискретная, безболезненная лимфаденопатия с постепенным уплотнением лимфатических узлов и спленомегалия. Особенно часто увеличиваются узлы в заднем шейном треугольнике; это получило название симптома Уинтерботтома. При гамбийском трипаносомозе в течение ряда лет может быть несколько последовательных обострении болезни с латентными периодами между ними. На ранней стадии болезни клинические проявления инфекции выражены умеренно, и заболевание может оставаться нераспознанным до тех пор, пока не появятся признаки поражения центральной нервной системы. При родезийском трипаносомозе лихорадка более выражена, быстрее развивается истощение, но поражение лимфатических узлов менее заметно. Часто отмечаются аритмия и другие признаки поражения миокарда; больные обычно погибают от интеркуррентных инфекций или миокардита до того, как разовьется типичный синдром сонной болезни. Проникновение паразитов в центральную нервную систему может произойти в раннем периоде болезни или быть отсрочено на период длительностью до 8 лет. Церебральный трипаносомоз протекает взрывоподобно, вызывая повторные судороги или глубокую кому и смерть в течение всего лишь нескольких дней. Однако у большинства больных заболевание постепенно прогрессирует до классической картины сонной болезни. На лице появляется отсутствующее выражение, веки опущены, нижняя губа отвислая, становится все труднее привлечь внимание больного или побудить его к какой-либо деятельности. Больные не отказываются от предложенной пищи, но сами никогда ее не просят и не пытаются вступить в контакт с окружающими; речь у них постепенно становится смазанной и неразборчивой. Развиваются тремор рук и языка, хореиформные движения, судорожные припадки с транзиторным параличом, недержание сфинктеров, офтальмоплегия, патологические подошвенные рефлексы и, наконец, на фоне комы, эпилептического статуса или гиперпирексии неизбежно наступает смерть. Смерть может также наступить от интеркуррентных инфекций, из которых важнейшими являются бактериальная и амебная дизентерия, малярия, а также бактериальная (часто пневмококковая). Профилактика Личная профилактика основана на использовании репеллен-тов и защитной одежды. Однократная внутримышечная инъекция пентамидина основания в дозе 3—4 мг/кг (максимальная доза 300 мг) обеспечивает защиту от гамбийской формы болезни в течение 6 мес и более. Ввиду опасности развития латентной инвазии во время химиопрофилактики последнюю обычно проводят ограниченно среди населения или профессиональных групп, находящихся в условиях высокого риска заражения. При осуществлении широкомасштабных проектов по борьбе с болезнью проводятся активный эпидемиологический надзор и лечение инфицированных лиц. Эффективным методом контроля численности мух цеце является использование импрегнированных инсектицидами ловушек после первичного проведения обработок инсектицидами остаточного действия мест обитания переносчиков. Во время эпидемических вспышек болезни передача инвазии может быть временно прервана посредством обработок аэрозольной формой инсектицидов с помощью средств авиации. |
| Читайте: |
|---|
Профилактические мероприятия:
Служба по уничтожению клоповСлужба по уничтожению клопов нужна вам в том случае, если эти мелкие паразиты завелись у вас дома. Обычно люди, обнаружившие у себ... |
Стерилизация женщин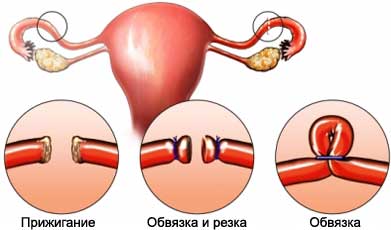 По достижении тридцатипятилетнего возраста, имеющие нескольких детей женщины в случае нежелания больше рожать, могут прибегну... |
Противоэпидемические мероприятия в войсках Определение понятия и содержания санитарно-гигиенических и противоэпидемических мероприятий, проводимых в войсках Противоэпид... |
Препараты для дератизацииСамым распространенным и наиболее доступным является метод химической дератизации. На современном рынке купить препараты для дерат... |
Кошка после стерилизацииВо время такой операции, как стерилизация, кошкам удаляют яичники, и так как это довольно-таки сложная процедура, то потребуется о... |
Основоположник асептикиПервое понятие асептики возникло в 1867 году, когда хирург из Англии решил с помощью карболовой кислоты предупреждать возникновени... |
Медицинские факты:
 Новые достижения в лечении ВИЧСогласно результатам недавнего исследования, новые структурные данные иллюстрируют многообещающие возможности особого класса ант... |
 “Интерфероновые” мыши не боятся вирусных инфекцийИсследователи из Канады нашли способ многократно усилить естественную антивирусную защиту организма. Выведенные ими мыши оказали... |
 Новая неизлечимая инфекционная болезнь Morgellons desease - одна сплошВ США несколько тысяч людей поразила загадочная болезнь Моргеллонов. Бывший бейсболист из Окланда Билли Кох - один из тех, к... |
 Над россиянами нависла реальная угроза ослепнуть от грибковых инфекцийУправление по контролю за пищевыми продуктами и лекарственными средствами США и Центр по контролю и предупреждению заболеваний С... |
Внимание осложнения:
 Осложнения коклюшаКоклюш — острое инфекционное заболевание, вызываемое B. Pertussis, передающееся воздушно-капельным путем и характеризующееся цик... |
 ЭмпиемаЭмпиема всегда была довольно частым осложнением бактериальной пневмонии. В настоящее время се частота не превышает 2%, что говор... |
 Болезнь ПеджетаКак врачи называют это заболевание? Деформирующий остит. Что представляет собой это заболевание? Болезнь Педжета характ... |
 Инфекционно-токсический шокИнфекционно-токсический шок - это острая недостаточность кровообращения, приводящая к тяжелым метаболическим расстройствам и раз... |











